Si sos víctima de violencia familiar o sexual, o sabés de alguien que lo sea, llamá a la línea 137. Es gratuita, nacional y brinda contención, asistencia y acompañamiento las 24 horas, los 365 días del año.
Desde @mujeresquenofuerontapa Te compartimos en este documento que fue desarrollado por Carina Rago Asesora general del Programa «Las víctimas contra las violencias», (creado y coordinado por la Dra. Giberti) información que puede ser relevante y de utilidad si estás sufriendo una situación de violencia familiar o de género o conoces a alguien en esa situación.
Para solicitar asesoramiento podes llamar a:
Línea nacional y gratuita 137 las 24 hs los 365 dias del año. Asi como también escribir al whatsapp de la línea, 11 3133 1000
Este programa, “Las Víctimas contra Las Violencias” : asiste, asesora y acompaña a víctimas de violencias en el ámbito familiar y de violencia sexual; depende de la Subsecretaria de Acceso a la Justicia del Ministerio de Justicia y Derechos Humanos de la Nación.
¿Dónde realizar la denuncia?
Va a depender de: de acuerdo al lugar donde te encontras, con cuales instituciones contas cerca que deben recibirte en caso de padecer violencia, es decir:
– Fiscalías especializadas en la temática (por ejemplo en Provincia de Bs. As hay en Quilmes y Lomas de Zamora)
-Equipos de Genero de los municipios (no todos tienen)
-Comisarias de la Mujer
-Comisarías
-Direccion de Género (en las capitales de las provincias)
-Juzgados de Paz
Todas estas instituciones pueden tomarte la denuncia. En la medida de lo posible intentá asesorarte para ver cual es el mejor lugar con el que contas cercano a donde te encuentres.
¿Qué es la violencia de género/contra las mujeres?
Violencia de género: Es cualquier acto de violencia que afecta a los grupos que sufren la desigualdad de poder: mujeres, niños/as, ancianas/os, colectivo LGTBIQ+, etc.
Violencia contra las mujeres: Es cualquier acto violento o agresión que afecta a las mujeres sólo por ser mujeres.
Afectan:
- tu vida,
- tu libertad,
- tu dignidad,
- tu integridad física, psicológica o sexual,
- tu situación económica,
- tu seguridad personal.
La ley delimita estos Tipos de Violencia:
- Psicológica, verbal y/o emocional: humillaciones, insultos, descalificaciones, amenazas, agresiones verbales, discriminación, castigo, destrucción de pertenencias u objetos de estima
- Física: recibir patadas, cachetadas, golpes, empujones, tirones de pelo, arrojar objetos, privarte de comida a vos y tus hijes, torturarte, descuidar tu salud y la de tus hijes, obligarte a tomar, a drogarte, hacerte cortes en el cuerpo, etc.
- Sexual: violación, insinuaciones, esterilización forzada, frotamientos, exhibicionismo, masturbar, manoseos, forzarte a tener relaciones y/o contactos sexuales sin consentimiento, impedirte el uso de anticonceptivos
- Económica y patrimonial: gastar tu dinero sin consentimiento, no brindarle alimentos a los hijxs, no permitirte el desarrollo profesional y/o de un trabajo, te amenaza con echarte a vos y tus hijes de la vivienda sabiendo que no tenes recursos económicos, obligarte a depender económica de él, etc.
- Simbólica: imágenes, mensajes e ideas que muestran a las mujeres en una situación de inferioridad con relación a los hombres Por ejemplo a través de la publicidad se muestra a las mujeres limpiando la casa como si fuera tu deber.
Ciclo de la violencia:
Si estás en una relación de pareja y sufrís violencia tenés que tener en cuenta que:
- a medida que avanza, las violencias ocurren más seguido y se van agravando,
(los hechos de violencia psicológica, física, sexual comienzan a ser más frecuentes)
- los momentos de arrepentimientos y pedidos de perdón se van acortando,
- el agresor de a poco te va aislando de tus seres queridos y de tus amistades, busca que te quedes sin red de contención y apoyo y que dependas solo de él
Mitos (basados en estereotipos) que naturalizan y sostienen la violencia:
Estos mitos son ideas, representaciones sociales compartidas socialmente que normalizan y naturalizan determinadas situaciones de violencia y de opresión. Lo que impide visibilizar y poner corte al padecimiento cotidiano.
MENTIRAS | VERDADES |
Un hombre no es violento porque sí, la mujer algo habrá hecho para provocarlo | Nada justifica el ejercicio de las violencias y vos nunca tenes la culpa de sufrir esa violencia. |
A las mujeres les gusta que les peguen sino dejarían al agresor | Existen muchas razones que dificultan tomar la decisión de separarse de su agresor. Estas razones pueden ser, el sentimiento de culpa por “romper” la familia, que no tengas a quien acudir por sola, por la falta de recursos económicos, etc. |
Los hombres que agreden a las mujeres tienen una enfermedad mental | Pensar que los agresores tienen una enfermedad mental es quitarle la responsabilidad que tienen de sus actos violentos. La mayoría ejerce violencia porque consideran que la mujer es de su propiedad y pueden hacer con vos lo que quieran. |
El consumo de alcohol y drogas es la causa de la violencia | Pocos agresores son alcohólicos o adictos. El alcohol y las drogas pueden desinhibir y facilitar las conductas violentas, pero no las causan. |
El maltrato emocional no es tan grave como la violencia física | Si bien la violencia física puede, en su manifestación más severa, conducir a la muerte; la violencia psicológico o emocional impacta directamente sobre la autoestima de la mujer víctima, generando daño duradero |
MENTIRAS | VERDADES |
Un hombre no es violento porque sí, la mujer algo habrá hecho para provocarlo | Nada justifica el ejercicio de las violencias y vos nunca tenes la culpa de sufrir esa violencia. |
A las mujeres les gusta que les peguen sino dejarían al agresor | Existen muchas razones que dificultan tomar la decisión de separarse de su agresor. Estas razones pueden ser, el sentimiento de culpa por “romper” la familia, que no tengas a quien acudir por sola, por la falta de recursos económicos, etc. |
Los hombres que agreden a las mujeres tienen una enfermedad mental | Pensar que los agresores tienen una enfermedad mental es quitarle la responsabilidad que tienen de sus actos violentos. La mayoría ejerce violencia porque consideran que la mujer es de su propiedad y pueden hacer con vos lo que quieran. |
El consumo de alcohol y drogas es la causa de la violencia | Pocos agresores son alcohólicos o adictos. El alcohol y las drogas pueden desinhibir y facilitar las conductas violentas, pero no las causan. |
El maltrato emocional no es tan grave como la violencia física | Si bien la violencia física puede, en su manifestación más severa, conducir a la muerte; la violencia psicológico o emocional impacta directamente sobre la autoestima de la mujer víctima, generando daño duradero |
La violencia de género es un tema privado de la pareja y no hay que meterse | La violencia contra la mujer está considerada una violación a los derechos humanos (belem do pará) por lo tanto es un problema de todes.
|
Si te cela y te controla es porque te quiere y te está cuidando | Los celos y el control sobre lo que haces, tu teléfono, tus redes sociales, tu mail, o con quienes te juntas, no son muestras de amor o de cuidado, son formas de violencia. |
Ella también es violenta | En el marco de una relación de pareja, la violencia que ejercen las mujeres es, generalmente, la respuesta defensiva ante la violencia iniciado por el varón. |
Si haces la denuncia te va a sacar a tus hijos/as o no vas a poder mantenerlos porque el agresor es el que trabaja | La denuncia permite pedir medidas de protección en el juzgado como, por ejemplo, quedarte con tus hijos/as y que se fije una cuota alimentaria que tiene que pagar el agresor. |
Derechos y Garantías de las Víctimas
- A ser oída y que su opinión sea tenida en cuenta
- A recibir protección judicial urgente y preventiva
- A obtener respuesta oportuna y efectiva
- A la protección de su intimidad
- A recibir un trato humanizado, evitando la revictimización
- A la gratuidad de la actuaciones judiciales
Algunas recomendaciones:
-Tenes derecho a ser escuchada ante la menor duda o incomodidad que empieces a sentir en el vínculo. Hay líneas de atención gratuita que te pueden escuchar, orientar y entender que es lo que te esta pasando. Lo más importante es poder hablar de las situaciones puntuales que generan el malestar o el maltrato y ver cuales son los caminos posibles. Hay muchas violencias silenciadas o naturalizadas que a través del relato van apareciendo y le vamos poniendo nombre, lo vamos encuadrando dentro de los tipos de violencias
-En el caso que tengas que realizar la denuncia tenés derecho a que se te tome la declaración pertinente y recordá que tenés derecho a estar acompañada por alguien de tu confianza. Ninguna instancia de toma de declaración puede dudar de tu palabra y manifestartelo. Deben tomar la declaración más allá de sus prejuicios.
-Es importante informar si realizaste denuncias anteriores (y lo que recuerdes al respecto, juzgados, comisarias, fiscalias, etc)
-Una vez realizada la denuncia tenes derecho a la efectividad de las medidas de protección. Será la fuerza policial quién debe notificar al agresor de las mismas.
-Una vez que medidas de protección, fotocopiar las mismas y entregar a familiares, vecinxs, amigxs, lugar de trabajo y establecimientos educativos (ya sea de la víctima y de sus hijxs).
-Es muy importante que no tengas ningún tipo de contacto con el agresor, la justicia acompañará o no la posibilidad o no de retomar el contacto con les hijes en común si asi lo evaluara. Verse alejado de sus hijes es su responsabilidad por ser violento, no la tuya.
-Cada incumplimiento de las medidas de protección, por parte del agresor, debe ser denunciado en la Comisaría e informado en el Juzgado Civil interviniente.
-Las medidas de protección se vencen. Para renovarlas, hay que contar con patrocinio jurídico gratuito (abogadx).
-Al momento que vas a realizar la declaración, podés solicitar medidas para protegerte del agresor, estas pueden ser:
- Que se te de asesoramiento para recibir asistencia médica o psicológica
- Que se le prohíba al agresor que se acerque a tu casa, tu trabajo, lugar de estudio y demás lugares habituales tuyos y/o de tus hijes (Prohibición de acercamiento y prohibición de contacto).
- Se le ordene que deje de molestarte o intimidarte a través de cualquier medio, redes sociales, celular tuyo, de amigues o hijes.
- En caso de tener hijes, podés pedir que se fije una cuota alimentaria provisoria que deberá pagar el agresor.
- Se le prohíba comprar o tener armas.
- Se ordenen medidas de seguridad en tu casa, como una consigna policial o un botón antipánico.
- Decidir que vos vuelvas a vivir en la casa si te tuviste que irte por los hechos de violencia, y que se excluya al agresor.
- Se ordene que se suspenda el régimen de visitas.
- Se ordene al agresor abstenerse de interferir en la guarda, crianza y educación de hijes.
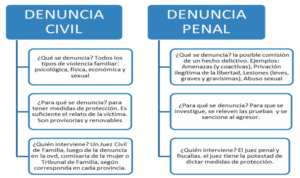
¿Cómo se denuncian las violencias en el ámbito familiar?
No todos los hechos que conforman una situación de violencia familiar y de género constituyen delitos. Por lo que es importante diferenciar entre una denuncia civil y una denuncia penal.
Algunas medidas de protección que una víctima puede solicitar
- Exclusión del hogar
- Prohibición de acercamiento
- Prohibición de contacto
- Ordenar el cese en actos de perturbación o intimidación
- Restitución inmediata de los efectos personales
- Prohibir compra y tenencia de armas y secuestro de las que tuviera en su poder
- Proveer asistencia médica o psicológica, a quien padece o ejerce violencia
- Ordenar medidas de seguridad en el domicilio de la mujer
- Decidir el reintegro al domicilio de la mujer
- Fijar cuota alimentaria provisoria
- Suspender el régimen de visitas
Pegatina #HermanaSoltáLaPanza
Para intervenir calles, plazas, playas, lo que quieras
#HermanaSoltaLaPanza.
Pegatina – Intervención de espacios públicos, privados o lo que quieran.
Desde @mujeresquenofuerontapa les compartimos este archivo con una selección de imágenes con cuerpas y testimonios para que nuestro operativo #HermanaSoltaLaPanza salga de las redes e inunde las calles, las paredes, las plazas, los patios, las playas, todo lo que ustedes quieran hackear.
Las invitamos a pegatinear estas imágenes en los lugares en los que sientan que van a ser visibles y vistas por las personas que necesitan soltar el ideal de cuerpo hegemónico como mandato, que necesitan soltar la gordofobia internalizada para ser más libres.
Importante.
Les pedimos por favor que una vez que los hayan pegado, saquen fotos e la pegatina , las suban a sus redes arrobándonos o nos las manden para poder subirlas a nuestras redes e inspirar a otras compañeras a hacerlo.
Pueden imprimir todo el archivo o parte de él.
Apoyanos
Les recordamos que nuestro proyecto no recibe aportes económicos de empresas ni corporaciones y que se sostiene gracias a los aportes individuales de quienes consideran valioso lo que hacemos, así que si te sirve te pedimos que nos apoyes con alguna de las opciones de este link. Gracias.

Compendio de consejos, recomendaciones y buenas prácticas para las consultas médicas.
¿Por qué este documento?
A partir de la noticia de la violación sufrida por mujeres luego de ser intervenidas quirúgicamente en un centro de salud de CABA, que generó la publicación del 30/6/202, decidimos abrir nuestro espacio para escuchar las historias que tenemos en situación de consulta y tratamiento en el sistema médico.
Lo que sucedió fue bastante predecible, nos encontramos con violencia y más violencia. Abusos, acosos, humillación, violaciones, maltrato, abusos de poder, etc. Todo lo imaginable e inimaginable.
Mucho de lo que sucede no es más que la reproducción de las violencias a las que nos vemos sometidas todos los días en todos lados, potenciadas en estos casos, porque tienen lugar en un ámbito en el que los profesionales médicos tienen todo el poder que les otorga el saber y su presunta investidura y nosotras nos encontramos en una situación de extrema vulnerabilidad e ignorancia sobre los límites y los usos de las prácticas a las que somos sometidas.
Ante tanto atropello y violencia sentimos que teníamos que hacer algo. Que no alcanzaba con darle visibilidad a estas historias, que necesitábamos poner a circular información que pusiera en marcho nuestro autocuidado.
Todo eso nos llevó a pensar en la posibilidad de crear un documento que fuera construido colectivamente y que recogiera las recomendaciones de compañeras profesionales de la salud, con perspectiva de género que quisieran aportar sus saberes y por eso acá estamos.
¿A quiénes está dirigido este documento?
A nosotras, las pacientes, a todas las personas que hemos sido socializadas como mujeres y hemos sufrido estas violencias, a las personas trans, a todas las que nos escribieron y dejaron sus testimonios y a todas aquellas personas que se sientan identificadas y encuentren en este documento algo que les sea de utilidad.
Muchas de las situaciones narradas por las compañeras no son descuidos o torpeza, el profesional está abusando de su posición en forma deliberada, por eso y por nuestra posición frente a esto, este no es un documento que se dirija a los profesionales, la mayoría de los abusadores y violentos saben que lo que están haciendo es abusar y violentar y lo tienen normalizado. Lo que intentamos es contar con la información para estar atentas y prevenidas nosotras, cuidarnos y ejercer nuestros derechos.
Porque muchas de estas violencias pueden evitarse con información, conociendo lo que el médico puede o no hacer, estando preparadas antes de la consulta, tomando recaudos, pidiendo ir acompañadas. ¿Es injusto que tengamos que tomar estos recaudos nosotras? Si, lo es, sin dudas lo es. Pero así están las cosas hoy y necesitamos cuidarnos nosotras y entre nosotras, mientras intentamos que todo esto cambie.
¿Qué van a encontrar acá?
Un documento hecho a mano, un trabajo artesanal, no es un protocolo ni un manifiesto. tampoco es una guía, no es nada más que un compilado de recomendaciones para que podamos cuidarnos nosotras y entre nosotras, hecho con el esfuerzo y el amor de muchas, para otras muchas, colectivo, autogestivo. Es un documento en proceso, que ojalá siga creciendo con el aporte de quienes puedan sumarse.
A partir de esas historias convocamos a través de nuestras redes a profesionales de la salud con perspectiva de género que quisieran colaborar con nosotras en la construcción colectiva de un documento en el que podamos encontrar lo que puede y no puede pasar en una consulta del tipo que sea.
Después de casi dos meses de trabajo, logramos compilar estos documentos que van a encontrar acá de forma textual, en las palabras de sus autoras, lo que explica que se van a encontrar con las diferentes formas del lenguaje. A lo largo del documento encontrarán recomendaciones escritas por las profesionales de cada especialidad. Hemos compartido los aportes de cada una de ellas en forma textual, por eso van a encontrar diferentes tipos de lenguajes.
¿Nos ayudan a que llegue a la mayor cantidad de personas?
La información nos empodera, necesitamos que estas recomendaciones y esta información lleguen a la mayor cantidad de mujeres y disidencias posible, para que podamos cuidarnos y cuidar a otras, estar atentas y advertidas. Te invitamos a socializar este documento en tus redes, por WA, por mail o por donde te sea posible, también las invitamos a imprimirlo y hacerlo llegar a quienes quizás no cuentan con recursos tecnológicos para acceder a la versión digital.
Agradecimientos
Agradecemos de todo corazón a todas las profesionales de la salud que nos escribieron en respuesta a nuestra convocatoria y especialmente a quienes se sumaron, dedicaron tiempo y esfuerzo para compartir sus saberes y experiencias con todas nosotras, ellas son:
- Carolina Winder. Médica generalista
- Josefina Sidan. Medica generalista-
- Carla Bignone. Médica Psiquiatra
- Muriel Perez. Odontologa.
- Florencia Dadomo. Médica especialista en internación.
- Daniela Luz Quintana, enfermera de urgencias y APS.
- Lic. María Bosco. Nutricionista.
- Lic. Bárbara Estebas. Nutricionista.
- Lic. Candelaria Jaureguiberry. Nutricionista.
- Lic. Marcia Marinatt. Nutricionista.
- Lic. Emilia Martinez. Nutricionista.
- Lic. Valentina Neira. Nutricionista.
- Lic. Rocio Runca. Nutricionista.
- Lic. Remedios Sanchez. Nutricionista.
- Lic. Paula Villalba. Nutricionista.
- Matriar, ONG que busca informar sobre derechos de salud sexual y (no) reproductiva
- Lucia gomez. Medica Ginecologa.
- Yamila Martin. Médica infectóloga
- Katia Benko. Medica Pediatra.
- Andrea Torres. Medica Pediatra.
- Priscila Tourn. Osteópata.
- Lic. María Cecilia Martinez. Kinesiologa.
Sabemos que quedan muchos ámbitos no cubiertos por eso invitamos a todas las profesionales de las especialidades que no están contempladas aún en este documento a sumarse con sus aportes escribiéndonos a mujeresquenofuerontapa@gmail.com
Te contamos que nuestro proyecto es autogestivo y dependemos de los aportes individuales para sostenerlo. Si este documento o algo de lo que hacemos te sirve, te resulta útil y querés que siga existiendo, necesitamos tu apoyo. En este link encontrarás las diferentes opciones.
ÍNDICE:
– Recomendaciones MEDICINA GENERAL
– Recomendaciones RADIOLOGÍA
– Recomendaciones PSIQUIATRÍA
– Recomendaciones PRACTICAS ODONTOLOGICAS
– Recomendaciones EN INTERNACIÓN
– Recomendaciones PRÁCTICAS QUE INVOLUCREN ENFERMERÍA
– Recomendaciones CONSULTA CON NUTRICIONISTAS
– Recomendaciones EN PRÁCTICAS GINECOLÓGICAS
– Recomendaciones CONSULTAS EN INFECTOLOGÍA
– Recomendaciones EN LA CONSULTA PEDIÁTRICA
– Recomendaciones EN CONSULTA EN SESIONES DE OSTEOPATÍA
– Recomendaciones RECOMENDACIONES PARA PRÁCTICAS KINÉSICAS
- RECOMENDACIONES MEDICINA GENERAL
Cualquier persona que ingresa a un centro asistencial de salud, independientemente de su etnia, sexo, genero, condición socioeconómica y creencia, tiene derecho a ser atendida de una manera respetuosa y amable. Tenemos derecho a:
– Confidencialidad en nuestra consulta. La difusión de información solo está permitida con previa autorización de pacientes (por ej en caso de que el profesional necesite realizar consulta con otrxs ante duda de la enfermedad), o por expresa orden judicial.
– Opinar, aceptar o rechazar la opinión del profesional, así como las indicaciones y medicalización. Ningún profesional nos puede obligar a consumir fármacos que no queremos, ni a someternos a ningún procedimiento invasivo sin nuestro previo consentimiento. Tenemos derecho a preguntar, opinar y cuestionar los métodos, siempre en un marco respetuoso. Podemos exigir más información sobre los tratamientos que se nos quieren imponer, y a recibir por escrito, en LETRA LEGIBLE, las indicaciones y diagnósticos, para poder consultar si quisiéramos a otrx profesional, en palabras sencillas y no en términos médicos complejos.
– Ser informades de los efectos colaterales de la medicación recetada.
– Recibir atención de calidad que dure mínimamente 10 minutos.
– Ser tratadxs con el nombre con el que nos autopercibimos, independientemente de lo que diga un dni.
– Podemos exigir, ya sea en una guardia o en consultorio con turno previo, ser atendidas por una profesional mujer. En nuestro país, casi todos los servicios públicos de salud cuentan con personal femenino.
– En el caso que la Institución no cuente con mujeres en el servicio o especialidad que necesitamos, podemos pedir la presencia de unx tercerx presenciando la consulta. Aunque no estemos acostumbradas a hacerlo, estamos en nuestro derecho de pedir este control para evitar cualquier inconveniente.
– En el caso de qué en el consultorio, al momento de la consulta, haya demasiadas personas junto con el profesional que nos atiende, y esta situación nos genera incomodidad o malestar (estudiantes, practicantes, residentes, etc), podemos pedir que las personas se retiren, porque tenemos derecho a una consulta privada y confidencial.
– A partir de los 13 años, tenemos derecho a concurrir solx a una consulta, o acompañadx por la persona que se elija.
– Tratar, en la medida de lo posible, de concurrir con unx profesional que haya sido recomendado por alguien que recibió atención previa.
– Concurrí a la consulta con ropa cómoda. Evitar jardineros, bodys/monoprendas que impliquen sacarnos toda la ropa para ser revisadas. Elegir prendas que no requieran dejarnos desnuda para ser examinadas, más aún para controles ginecológicos, pap, colposcopia (se sugiere ir de pollera o pantalón)
– Cualquier tipo de examen físico es con consentimiento previo. Ante una negativa de parte de la paciente, no tenemos que ser violentadas ni agredidas por negarnos. Tenemos derecho a decir que NO.
– Es importante que reconozcamos que tipo de profesional de la salud puede realizarnos examen físico, tocarnos, examinarnos. Un medicx, enfermerx, parterx, kinesiologx y algunxs profesionales más si deben tocarnos con el fin de realizar su trabajo. Un camillero, un chofer de ambulancia, personal de limpieza, técnico que extrae sangre, técnico que hace estudios por imágenes, etc no tiene por qué tocarnos.
– Si vas a realizarte estudios por imágenes (radiografía, tomografía, resonancia), es mejor si no tenes nada de metal encima, así no hay necesidad de quitarse la ropa en el transcurso del estudio, preservando tu intimidad.
– Si te toca pasar por una situación de abuso por parte del personal de salud, es importante que registres el nombre y apellido del profesional, y exijas su número de matrícula. Estos datos te van a servir para realizar la denuncia.
En el examen físico:
– En un control médico de rutina con medique generalista, es importante saber cuáles son los límites para el examen de cada parte del cuerpo:
– En el examen del aparato respiratorio (pulmones) generalmente se debe auscultar (escuchar) con el estetoscopio. Esto puede hacerse SIN necesidad de desnudar a la persona en el torso superior, mucho menos sin corpiño. El estetoscopio se puede introducir por el cuello de la ropa si es ropa liviana, e ir moviéndolo con el paciente sentado y el profesional parado al lado. En caso de tener mucho abrigo, se le pide al paciente que se saque un poco pero NO que se desnude. NO ES NECESARIO.
– El examen para escuchar el corazón con el estetoscopio, se hace por delante, y tampoco es necesario sacarse corpiño ni toda la ropa. No deben asentar el estetoscopio en el pezón, sino por encima de la mama, con eso basta y sobra.
– En caso de necesitar realizarnos un electrocardiograma, NO ES NECESARIO desnudarse, el estudio se puede realizar corriendo un poco el corpiño y el profesional que lo realice no tiene que tocar más allá de los puntos específicos donde se colocan las piezas. En este estudio es necesario colocar todo cerca de la zona de las mamas, pero tampoco sobre el pezón.
– Examen de la parte urinaria: en caso de infecciones urinarias o vaginosis (mucho flujo y picazón en zona de vulva), no hay necesidad de hacer abrir de piernas a las pacientes, mucho menos si el profesional no es ginecologue. Con el interrogatorio, laboratorio y algunos síntomas que surgen en el control clínico, es suficiente.
–El examen de todo lo que está en la panza (intestino, hígado, ovarios, vesícula, páncreas, riñones, bazo) se pueden realizar sin necesidad de sacar la remera, solo levantándola hasta la mitad del torso, sin tocar las mamas. Todo esto tiene que ser con permiso previo. La zona baja de la panza, más cerca del pubis, tiene que ser tocada si el dolor está en esa localización, sin llegar nunca a vagina, labios ni zona aledaña. Con tocar hasta encima de donde empiezan los pelos del pubis, es suficiente.
– El más importante quizás es el examen ginecológico para personas con vulva. Es importante destacar que, en caso de haber disponible una mujer en el servicio, podemos exigir la presencia de una tercera observando la consulta, o pedir que nos atienda una mujer. Para la realización de tactos en vagina, PAP, colposcopia y demás estudios específicos, es necesario quitarnos la bombacha y abrir las piernas, así el profesional pueda visualizar y realizar la práctica. Pero solo quitarnos la parte de abajo, no hay fundamento para quitarnos toda la ropa, mucho menos quedar desnudas.
– Los controles de mamas, para nada es de rutina en una consulta normal con unx clinicx .El examen es sencillo, y en caso de que un ginecólogo quiera realizarlo, hay que pedir previamente información del porqué lo hace, con qué fundamento. En caso de que sí tengamos que realizarnos este examen, podemos pedir que una tercera persona ingrese a presenciar la consulta.
– En caso de colocación de inyecciones, no es necesario bajarle todo el pantalón a la paciente. Con descubrir una parte superior de una de las dos nalgas, es suficiente. Mucho menos pedirles que se saquen la bombacha, como le pasa a mucha gente.
– No hay muchas prácticas que justifiquen que el médico esté por detrás de la paciente parada. A veces para palpar glándulas tiroideas, el médico se coloca atrás y hace parar a la paciente, muy cerca con sus manos en el cuello de la misma. Eso no es necesario, la paciente puede estar sentada y el profesional atrás parado.
- RECOMENDACIONES RADIOLOGÍA.
En radiología convencional, dependiendo de la zona le pedirán que se saque o no ciertos artículos. Descripción por zonas:
– Cabeza/cara: deberá sacarse todo lo que sea bijouterie, piercings y hebillas, del cuello para arriba, si tuviera alguna polera con cierre, es posible que le digan que se la saque. O la baje.
– Cuello/tórax/abdomen sacarse toda bijouterie, incluye piercings, corpiño si tuviera ganchos, aún de plástico. Lo recomendable es llevar una remera o musculosa de algodón que no podes ningún adorno ni bordado. Lisa! Para cualquier estudio podrá dejársela.
– Cintura: para abajo lo mismo, una calza se la podrán dejar, siempre y cuando no tenga ningún bordado, nada denso. Puede ocurrir que en una placa de abdomen le hagan bajar un poco el elástico de la calza si éste fuera muy grueso.
– Para pies, manos, rodilla: no hará falta sacarse nada, recomiendo pantalón de algodón o calza, ya que si tuvieran un jean que no pudieran subir en caso de la rodilla, si se les pedirá que lo saquen.
En cualquier estudio con rayos X teniendo ropa de algodón, sin costuras gruesa, plásticos, metales, bordados o impresiones plásticas podrán dejársela puesta. En resonancia es lo mismo.
– Si no se sintieran cómodas pueden solicitar la presencia de una enfermera o alguien de confianza que se quede en el vestuario o en la sala y salga durante el tiempo del disparo, en rayos es de segundos, en tomografía y resonancia, no se puede estar durante el estudio.
- RECOMENDACIONES PSIQUIATRÍA:
El presente documento pretende de alguna manera puntuar las buenas prácticas de la práctica psiquiátrica a modo de orientación a la población consultante de servicios de salud mental. Lo que se encuentra aquí descrito se halla enmarcado obligadamente en la ley n° 17132 del ejercicio legal de la medicina. Lo detallado a continuación corresponde a las buenas prácticas para la atención de consultantes mayores de 21 años que consultan y deciden voluntariamente el inicio de un tratamiento psiquiátrico.
La consulta psiquiátrica es un acto médico en el cual se encuentran involucradas al menos dos personas: le profesional de la salud mental (en este caso psiquiatra) y le paciente. Es probable que en algunas ocasiones se deban involucrar a otras personas tales como: familiares, amigues o allegades que previamente le paciente haya especificado como contactos a quien acudir en situaciones específicas o de riesgo. Las situaciones que ameritan el contacto de terceros son principalmente conductas o síntomas que configuren un riesgo potencial de generar algún daño a sí o a terceros, descompensación de los trastornos de base, abandono súbito del tratamiento psicofarmacológico que permite mantener la estabilidad de su cuadro con el consecuente riesgo de una descompensación, alteraciones conductuales, alteraciones del estado de la conciencia, etc. Es decir, situaciones en las que exista riesgo cierto e inminente para sí o terceros o situaciones en las que la persona no se encuentre capacitada para comprender la naturaleza de sus actos. Por fuera de estas situaciones excepcionales, al encontrarnos con un paciente en pleno uso de sus facultades y que voluntariamente se encuentra en tratamiento y consulta con nosotres autónomamente, no deberíamos contactar a nadie sin al menos consensuar esta decisión, como así tampoco se debe acceder a brindar información personal de los pacientes a quien nos contacte en su nombre sin previa autorización del mismo . Todo lo conversado está resguardado por el secreto profesional y cualquier información sensible debe ser protegida.
El consentimiento informado es un documento en el cual se detalla el trabajo que se realizará una vez decidido el inicio del tratamiento. En psiquiatría pretende informar también sobre la indicación de fármacos y la conducta a seguir con los mismos. Es de buena práctica que se le presente a los pacientes. Es el pie inicial para delinear como sigue el tratamiento y si tanto psiquiatra y paciente están de acuerdo en dar inicio al mismo.
Como profesionales de la salud mental nos encontramos con un terreno de trabajo complejo y sinuoso y con pacientes con historias complejas, de abusos, de vivencias traumáticas, etc. La idea basal de un seguimiento psiquiátrico es la de mejorar la calidad de vida de los consultantes de acuerdo a su motivo de consulta o la problemática actual. Que nos adentremos en las historias de vida, que conozcamos los más profundos secretos o las vivencias más traumáticas no nos autoriza a realizar ninguna valoración moral o ética de nuestros pacientes. No necesitamos saber cuántas parejas han tenido, no necesitamos detalles sobre su sexualidad, ni hacer valoraciones sobre prácticas sexuales, ni personales. Si surgen como tema de análisis se trabajan, si el paciente desea mantener eso resguardado, se respeta.
– No es apropiado el contacto con pacientes por fuera de la consulta, excepto que sean contactos para cuestiones inherentes al tratamiento: recordatorios o cancelación de turnos, honorarios, recetas, aviso de alguna situación urgente del paciente, dudas, etc. Cualquier contacto extra en el que se aborden cuestiones personales no es apropiado. Tampoco es apropiado conversar cuestiones personales del analista o psiquiatra si no forman parte necesaria del análisis o tratamiento. A veces los psiquiatras “préstamos” temporalmente alguna situación personal general, o las funciones yoicas que en el paciente están más debilitadas o aun no trabajadas. Esto tiene un fundamento terapéutico que es ayudar al paciente a que pueda poner en palabras alguna situación. Si no hay un fundamento terapéutico que lo justifique, no deberíamos compartir información personal, mucho menos información sensible. Que le profesional comparta datos relacionados a cuestiones personales íntimas, prácticas sexuales, o gustos o deseos muy privados no debería ser considerado apropiado jamás. Los psiquiatras no hacemos valoraciones sobre imagen, figura, detalles de la fisonomía, ideología, religión etc .
– Si conversamos sobre el peso de un paciente es mayormente en el contexto de evaluar efectos adversos de algún fármaco ya que estamos obligados a hacer seguimientos clínicos/nutricionales para evitar aumentos o descensos no deseados o que puedan tener implicancias en el estado general de salud. El tema peso también puede abordarse por ejemplo si se está trabajando en trastornos de la conducta alimentaria que suele ser un tema central.
De todas maneras el abordaje sobre el peso o cambios físicos (por ejemplo aumento de adiposidad abdominal) debe ser siempre dejando de lado cualquier valoración personal de lo que nos gusta o no y centrarse únicamente en el bienestar (y también subjetividades) del paciente. Nadie debería recibir sugerencias de que se realicen prácticas estéticas para mejorar tal o cual cosa. Esos temas se abordan si le paciente consulta y lo adecuado siempre es derivar a les especialistas.
– Sobre la indicación de fármacos. Los tratamientos con psicofármacos suelen ser un tema difícil. Les pacientes concurren con prejuicios y mitos, con información errónea y con conceptos arraigados del saber popular sumado a los prejuicios familiares o del entorno en el que se desarrolla. (¿y saben qué? Está bien que vengan con todo esto, porque nada bueno hemos hecho para que tengan información precisa). Esto suele generar en algunas oportunidades ciertas molestias cuando se indica un esquema farmacológico que no es respetado por le paciente, o no es iniciado tal como se acordó, o no es cumplido en parte.
– La base de un tratamiento psicofarmacológico exitoso es la psicoeducación. Es obligación del profesional brindar la información de manera clara y precisa acerca del fármaco indicado y el motivo de por que se indica y los efectos adversos. Lo ideal inicialmente es que se pueda lograr una alianza terapéutica de modo que en esa relación profesional/paciente se puedan conversar todas las dudas y se puedan tomar decisiones de manera conjunta y consensuada entre la experiencia del profesional y las vivencias de le consultante. Los pacientes están en su total derecho y obligación de saber que toman, cuanto toman, como lo toman, porque lo toman y para que lo toman. Y nosotres, les psiquiatras, tenemos la obligación de brindar toda esta información, de educarlos, de enseñarles y de apostar a la autonomía para que ese fármaco sea tomado de manera decidida y con convencimiento de que es parte de la estabilidad del cuadro y no simplemente una droga que los altera.
– Ningún esquema farmacológico ni la posible internación son indicados como “castigo” jamás. Ningún profesional de la salud mental que haga su trabajo honesta y éticamente indica esto de este modo. Desgraciadamente he escuchado esto en algunas oportunidades, en varios ámbitos: social, medios de comunicación que pretenden hacer de la salud mental un área en la que se puede opinar sin ninguna capacitación (hegemonicos y tendenciosos mayormente).
Posterior a esto, a veces la información correcta llega deformada. Por eso es importante recordar: Estos dos recursos son herramientas terapéuticas muy valiosas que tienen su real fundamento y aplicación: el bienestar del paciente y la estabilidad del cuadro que estén cursando. A veces con un esquema farmacológico es suficiente, a veces no y por eso se recurre a una internación. Nadie que se encuentre en un tratamiento psiquiátrico debería sentirse amenazado de ser internado o medicado por alguna conducta. No nos manejamos con amenazas ni retos. Les profesionales de la salud mental damos indicaciones basadas en información científica, y por suerte (en caso de que existan discrepancias entre paciente y profesional) contamos con un documento muy importante que es la historia clínica en la cual detallamos las diferencias que existen entre los criterios del profesional y el paciente y el posible o eventual cierre del tratamiento si no estamos de acuerdo con la forma en que procede. Por lo tanto no necesitamos ni podemos amenazar o coaccionar a nadie.
– En psiquiatría no necesitamos ver desnudes a ningún paciente. De hecho en medicina general es posible evaluar partes sensibles del cuerpo sin la necesidad de que la persona esté completamente desnuda. A veces por alguna lesión o cuando se autolesionan, podemos pedir ver el área lesionada para determinar el riesgo de la conducta por ejemplo, pero de ninguna manera podemos obligar a nadie a quitarse toda la ropa. Es de buena práctica, si esto fuera necesario, explicar el procedimiento que motiva la exposición del cuerpo (que muchas veces es más que el cuerpo y nada más y es un territorio en el que se plasman vivencias de todo tipo) y ofrecer la posibilidad de que otra persona de confianza del paciente acompañe esa evaluación. Esto no solo en psiquiatría sino en cualquier área de la medicina. A veces no hace falta hacerle sacar la ropa a nadie para hacerlo sentir desnudo y vulnerable. Obligar a les pacientes a que brinden información sensible acerca de intimidad sexual o antecedentes de abusos o experiencias traumáticas puede generar lo mismo. Es real que a veces necesitamos algunos datos de este tipo, pero el abordaje de esta información debería ser de la misma manera antes mencionada, explicarle porque esa información es solicitada, y explicitar que si gusta lo puede comentar o podemos esperar a cuando se sienta más seguro, o ir guiando de a poco a brindar esa información que necesitamos. Puede que nunca suceda, y está bien. También se puede trabajar con las ausencias de información, que en parte hacen a la realidad que estamos tratando, una realidad en la que cierta información está resguardada. Personalmente me gusta plantearles en la primera consulta que no tengo ningún tipo de tema tabú para conversar, ninguno, mientras todo suceda en el ámbito del respeto mutuo siempre.
– Si una persona decidiera discontinuar el tratamiento con el profesional por diferencias o el motivo que fuera, no debe más que comunicarlo, y poder expresarlo sin ningún problema, también si quisiera cambiar de profesional por no sentirse cómodo. La idea es que puedan comunicar esta decisión, conversar al respecto y hacer un cierre prolijo del espacio, guiados por el profesional. De ninguna manera le profesional debería ofenderse o tomar una conducta agresiva o posesiva de le paciente. No olvidemos que por más formalidad que exista, las particularidades y subjetividades están presentes y esto no deja de ser una relación humana la cual a veces puede funcionar muy bien y a veces muy mal. Si esto sucede, si el paciente decide dejar de consultar al profesional, el vínculo se corta y nadie debería recibir mensajes de un profesional con el que decidió no seguir en tratamiento.
– El fin de cualquier acto médico es el bienestar del paciente. En psiquiatría esto a veces se complejiza porque trabajamos con múltiples áreas complicadas. La idea debería ser siempre que la persona que consulta, pueda finalmente hacer uso pleno de sus facultades (las que fueran) y posibilidades. A veces esto se hace difícil o imposible porque algunos trastornos desgraciadamente cursan con marcado deterioro del estado general del paciente, y muches de elles no siempre cuentan con una red que los asista. Esto no imposibilita que sigamos tratando al paciente como un individuo que merece ser respetado en toda su extensión así necesite de terceros para desarrollarse. Tutelar, decidir por el paciente, no tener en cuenta la opinión del mismo ni de su familia no son parte de una buena práctica.
– Confío en que el diálogo, el respeto de las subjetividades, de la cultura , las pequeñas particularidades, junto con la información que podamos brindarles a ellos y sus familias forman parte central de un tratamiento exitoso.
– Sobre el embarazo y salud sexual: La bibliografía básica informa que ninguna mujer debería ser disuadida de continuar con su embarazo si así lo desea por tener un trastorno psiquiátrico. El abordaje en estos casos, que muchas veces sí es complejo y difícil, apunta a que la persona gestante tenga un equipo interdisciplinario que trabaje en conjunto con ella y quien forme parte de su entorno para que la gestación suceda de la mejor manera si es que esto es posible. Entendiendo que cada caso es extremadamente particular siempre es bueno buscar asesoramiento en estas situaciones.
– Lo mismo sucede para personas gestantes que no deseen continuar con un embarazo. Teniendo legalizada la interrupción del embarazo en el país, no deberían existir situaciones en las que se sugiera a la persona gestante a que continúe un embarazo no deseado. No necesitamos saber los motivos de por que no es deseado, con el solo no deseo es suficiente motivo. En el caso de la interrupción por causales, en el asesoramiento a la paciente no sería apropiado utilizar términos relacionados a un embarazo de manera romantizada.
- RECOMENDACIONES ODONTOLOGÍA
– Si bien las posiciones de trabajo que utilizamos les odontologues son variadas, tenemos conocimientos de ergonomía, esto es qué posición ocupar, a qué lado del sillón y de le paciente para tener buen acceso a la cavidad bucal.
– Ninguna posición de trabajo requiere apoyar nuestro cuerpo en el cuerpo de le paciente. Esto es importante ya que escuché relatos de mujeres que se sintieron incómodas porque odontologues apoyaban su brazo en los pechos y ellas dudaban si decir algo ya que tal vez era «inevitable». Esto no es así, podemos y debemos adaptar nuestra postura para no realizar contacto con el cuerpo de le paciente.
– Muchas veces si necesitamos acercarnos un poco más, como odontologues pedimos que, por ejemplo, le paciente corra el brazo o lo baje para evitar roces. Si algo te incomoda , NO está bien.
– Es fundamental también explicar qué puede sentirse posterior a un tratamiento y como actuar en su casa ante lo que puede suceder.
– La boca es una zona sumamente particular de nuestro cuerpo, la oralidad está relacionada con nuestros primeros tiempos de vida, con nuestra sociabilidad y nuestra sexualidad por eso cualquier intervención dentro de ella puede tener un componente emocional importante para nuestre paciente. Es importante que quien te atienda esté atente a tus incomodidades y de lugar a los miedos que surgen, con paciencia y sin obligar a realizar un tratamiento.
– Siempre ante cualquier intervención médica en el cuerpo de una persona se debe pedir permiso para acceder a la boca, tanto en adultes como en niñes.
- RECOMENDACIONES PRÁCTICAS MÉDICAS EN LA INTERNACIÓN
– Siempre pueden pedir que les expliquen qué y por qué van a hacer durante la evaluación. Siempre pueden negarse, o interrumpir y pedir más explicaciones durante el proceso si algo no les parece adecuado.
– Puede ser necesario que las revisen más allá del área del cuerpo por lo que consultan o se internan, pero si dudan siempre pueden solicitar que haya una mujer del equipo de salud presente durante el examen físico.
– Puede ser que durante la realización del examen físico o estudios complementarios ciertas maniobras resulten más “invasivas” que lo que esperaban (ej: que cuando les escuchan el corazón les rocen la mama izquierda, o durante un estudio del corazón les pidan que corran el corpiño). Pero no debería ser más que eso: un “roce” (no apretar, manosear, y por nada del mundo acercar la cara) o “correr” el corpiño (no desnudarse).
– Ninguna evaluación o estudio requiere que la cara (o sus partes) del profesional se acerque a ninguna parte de sus cuerpos.
– Si es necesaria una evaluación ginecológica, excepto urgencias (ej: dolor insoportable, sangrado abundante, sospecha de infección grave) pueden solicitar que la evaluación la realice un especialista (ginecólogo/a).
– Para entrar a quirófano es necesario desvestirse completamente como norma para minimizar la contaminación. Está bien que se los pidan, y que les den una sábana/bata limpias para cubrirse.
- RECOMENDACIONES EN PRÁCTICAS CON ENFERMERÍA
Años viviendo en el modelo médico hegemónico nos llevan a unirnos para crear un documento con recomendaciones y consejos para que podamos poner la vara en que practicas o comentarios pueden ser aceptados o no en las atenciones en donde nos encontramos en cierto grado de vulnerabilidad, como lo es en el caso de la enfermedad.
A modo de recomendaciones para las pacientes, tanto para consultas médicas como de enfermería u otras profesiones de salud:
Buenas prácticas en una consulta:
– Ser llamada siempre por tu nombre.
– Que el profesional te de opciones de tratamientos y deje en vos la elección, habiéndote dado todos los pro y contras de cada una.
– Pedir tu consentimiento para tocarte, ya sea para una exploración, tomar algún signo vital, realizar un procedimiento, realizar una curación o aplicar alguna medicación.
EL PROFESIONAL DEBE PRESENTARSE, tienes derecho a saber quién te está atendiendo y cuál es su profesión y lo que hará con vos en la consulta.
– Contar con una enfermera que esté presente durante los procedimientos que puedan ponerte incomoda en cuanto a tu intimidad, si así lo deseas.
– Darte la oportunidad de elegir realizar la consulta con un acompañante, siempre y cuando no sea una urgencia y el acompañante no entorpezca el accionar del personal de salud.
– Poder elegir cual profesional va a atenderte, siempre y cuando no se trate de una consulta de emergencia o urgencia.
Las cosas que pueden suceder:
– En muchos caso, el/la médico/a y enfermera/o van a necesitar tocarte para un procedimiento, siempre con tu permiso.
– Puede ocurrir que en situaciones extremas, como en el contexto de pandemia o en una urgencia con riesgo de vida, no te permitan acompañantes en la consulta.
– En algunos casos, el personal médico o enfermero puede llamar a otro profesional para realizar una interconsulta, pero debe contar con tu consentimiento, sobre todo si este va a realizarte una nueva exploración.
– Para algunos procedimientos diagnósticos y exploraciones, es probable que se necesite que te quites la ropa, pero debe ser lo justo y necesario para tal fin, siempre con explicación previa.
De ningún modo puede suceder:
– Que un enfermero/a te baje completamente la ropa, exponiendo tus glúteos para colocar una inyección. Basta solo con descubrir una pequeña parte, muchas veces sin necesidad de bajar tu ropa interior.
– Que te hagan quedarte con los senos al descubierto para realizar un electrocardiograma.
– Que no te pregunten antes de tocarte o inyectarte.
– Que no te informen de que se trata la medicación que te están por aplicar.
– Que usen palabras tales como “nena”, “mamita”, “gordita” para dirigirse hacia vos.
– Que estén presentes más personas en la sala de consulta sin que vos sepas quienes son y que función cumplen en la consulta.
– Que un profesional haga opiniones sobre tu cuerpo, o te ordene subir o bajar de peso.
– Que no te permitan que esté presente un personal femenino ante prácticas con profesionales hombres.
– Que no te evacuen todas las dudas que puedas llegar a tener.
– Que te realicen exploraciones físicas sin guantes.
– Que no puedas elegir ser atendida por un profesional del sexo femenino, si así lo deseas.
- RECOMENDACIONES EN CONSULTA CON NUTRICIONISTAS
RECOMENDACIONES PARA LXS CONSULTANTES
Antes de la consulta:
– MOTIVO DE CONSULTA Y OBJETIVO: es importante que pienses cuál es tu objetivo en la consulta. El/la profesional te lo va a preguntar al principio de la consulta y está bueno que lo tengas pensado para generar un trabajo en conjunto.
Durante la consulta:
– CONFIDENCIALIDAD: tenés derecho a la confidencialidad de tus datos personales. Si alguien más quiere estar presente en la consulta (por ejemplo, otro profesional realizando prácticas de formación) debe solicitar tu autorización. Siempre tenés derecho a negarte.
– TRATO DIGNO: el/la profesional debe en todo momento respetar tu identidad (nombre y pronombre indicados por vos) y no debés pasar por situaciones de discriminación de ningún tipo. Tampoco debés recibir comentarios sobre tu cuerpo o aspecto. Los diagnósticos deben hacerse tras la correspondiente indagación según directrices de las Guías de Práctica Clínica, no se pueden basar en el aspecto físico o prejuicios.
– ELECCIONES ALIMENTARIAS: el/la profesional debe respetar tus elecciones alimentarias, excepto que alguna conducta sea riesgosa para tu salud (siempre basado en evidencia científica). Si alguna conducta pone en riesgo tu salud, el/la profesional puede alertarte al respecto y desaconsejar determinada práctica.
– TRATAMIENTO: Una vez decidido iniciar el abordaje con determinado/a profesional, las recomendaciones alimentarias realizadas tienen que generar bienestar. La mayoría de los planes alimentarios deben estar adaptados a las costumbres y gustos del/la consultante, promover la salud, dar saciedad y ser disfrutables.
– TRABAJO EN CONJUNTO: quien te atienda debe preguntar el motivo de tu consulta y tus objetivos en la misma. Luego va a explicarte su metodología de trabajo, y juntxs van a trazar objetivos a corto plazo. La consulta no es para “rendir cuentas” o “cumplir” (como muchas veces se cree), sino que es un espacio de orientación nutricional, y un ámbito donde no se juzgan las elecciones ni pensamientos de las personas.
– CONSENTIMIENTO: el/la profesional puede sugerir diversas prácticas para acompañarte en la consulta: mediciones de peso/pliegues/diámetros, registros alimentarios escritos o mediante fotos de tus comidas, etc. Estas prácticas se deben consensuar con el/la profesional y vos debés dar tu consentimiento antes de que se lleven a cabo. No dudes en señalar si con alguna de las prácticas te sentís incómodx.
– ¡OJO! No es recomendable que se pacten comidas como “premio”, “castigo”, “permitidos”.
– BALANZA: no es necesario en la consulta nutricional recurrir a la medición del peso (éste está influenciado por muchos factores y su variación no implica progreso/ retroceso). Existen otros marcadores de progreso que no necesariamente se limitan al cuerpo o a su composición, sino a otros aspectos también abordados en el tratamiento. Consultá con el/la profesional que te acompaña cuáles serían los adecuados para vos. En el caso de preferir no usar el peso como marcador, podés plantearlo en la consulta.
– En cuanto al seguimiento de pacientes con bajo peso o peso de riesgo, como puede ocurrir en ciertos trastornos alimentarios (ej: anorexia nerviosa), puede ser necesario realizar controles frecuentes de peso mediante el uso de balanza. Lo mismo puede suceder en patologías donde la retención hídrica haga que el peso varíe mucho (cardiopatía/ insuficiencia renal).
– VIRTUALIDAD: Si la consulta se desarrolla en un marco virtual (telemedicina, videollamada, etc), no es necesario el registro de fotos del cuerpo.
– VESTIMENTA: a la consulta nutricional podés asistir con la ropa con la que te sientas cómodx, no interviene en absoluto en el abordaje de la misma. No obstante, puede haber algunas excepciones. Por ejemplo, si se van a realizar medidas antropométricas (toma de pliegues cutáneos) puede que te soliciten concurrir con ropa deportiva que deje ciertas partes del cuerpo al descubierto (como utilizar un top y un short). Si bien es protocolo de estas mediciones acudir con ese vestuario para la correcta toma de pliegues, bajo ningún concepto pueden obligarte a tomar estas mediciones si no diste tu consentimiento. Tampoco es necesario hacerlo en ropa interior o desnudx.
Si en el marco del tratamiento deciden, junto con tu nutricionista, utilizar la balanza como parte de tu seguimiento en el tratamiento nutricional, vos podés elegir cómo pesarte (con ropa, en ropa interior, con o sin calzados). El/la profesional no puede obligarte a pesarte en ropa interior o desnudx.
Como hemos mencionado anteriormente, hay casos en los que se necesita controlar el peso de manera frecuente (ej: personas con bajo peso o peso de riesgo). En estos casos, se trabaja con el peso mínimo (en ropa interior). Esto debe hacerse en un marco de extremo cuidado y podés solicitar la presencia de un familiar o acompañante que te haga sentir más cómodx y segurx.
– DERIVACIÓN: si tu caso requiere de una atención especializada, tu nutricionista puede realizar una derivación a otro/a profesional de la nutrición especializadx para que tu caso sea abordado con los cuidados pertinentes a la patología o consulta en cuestión.
– TRATAMIENTO INTERDISCIPLINARIO: en determinadas situaciones, el/la profesional puede sugerir un trabajo en conjunto con otrx profesional de la salud o de otro ámbito. Algunas situaciones requieren siempre tratamiento interdisciplinario (por ejemplo, los trastornos de la conducta alimentaria).
- RECOMENDACIONES EN PRÁCTICAS GINECOLÓGICAS
La consulta ginecológica suele ser un momento engorroso para las mujeres. Pero puede ser más amigable si conoces, previamente, en que consiste.
Anamnesis: Son preguntas básicas sobre tu salud ginecológica y antecedentes que permiten al profesional armar un bosquejo de tu salud en general y además conocer antecedentes propios o familiares. Estos datos permiten, en el caso que se necesite, realizar diagnósticos tempranos, prevenir enfermedades o realizar tratamientos adecuados. Para el profesional la anamnesis es muy importante ya que nos muestra cuanto conoce la mujer de su salud ginecológica, nos permite derribar mitos socialmente aceptados y brindar información más precisa en determinados temas.
-Fecha de ultima menstruación (FUM)
-Días de sangrado y duración del ciclo (Ritmo Menstrual)
-Edad de la menarca
-Edad de inicio de relaciones sexuales
-Método anticonceptivo que usa (desde cuándo)
-Dismenorrea (Dolor con la menstruación)
-Dispareunia o Sinusorragia (dolor o sangrado con las Relaciones sexuales)
-Antecedentes de enfermedad propia (Ej: Diabetes, hipotiroidismo, otras)
-ETS (enfermedades de transmisión sexual)
-Antecedentes de enfermedad familiares
-Antecedentes quirúrgicos (de cualquier índole no solo ginecológicos u obstétricos)
-Antecedentes oncológicos
Examen físico: Este tipo de exámenes ya no debe ser realizado de rutina en todas las mujeres. Ya que en muchos casos los exámenes complementarios nos permiten hacer diagnósticos más precisos. Por lo tanto, en una consulta anual si no réferis ninguna dolencia o síntoma en particular y van a solicitarte Ecografías o mamografías no sería necesario el examen físico.
Es importante que le digas a tu profesional de confianza que te enseñe como realizar el autoexamen mamario y como atuoexaminar tu vulva, esto es fundamental para conocerte y estar atenta a posibles lesiones que puedan aparecer.
En el caso de que consultes por un bulto en una mama, por ejemplo, el examen físico es importante porque permite localizar la zona afectada, el tamaño y las características de la lesión. De esta manera el/la gineco podrán orientar mejor los estudios que se soliciten para hacer el diagnostico.
El tacto bimanual de rutina en todas las pacientes no sirve, menos si le van a pedir una ecografía transvaginal.
Examen complementario: Estos estudios incluyen ecografías ginecológicas (es realizada en la panza y se utiliza en mujeres que no iniciaron relaciones sexuales o que tienen mucho dolor durante el estudio) o transvaginales, mamarias, mamografías (se solicitan a partir de los 40 años en adelante, en menores de 40 SOLO en casos particulares), pap y colposcopia que son los de rutina.
El pap y la colposcopia pueden realizarse en la primera consulta o en las siguientes. Es un estudio que se reserva para aquellas mujeres que iniciaron relaciones sexuales. Para realizarla la mujer debe recostarse en la camilla (sin pantalón ni ropa interior), colocar los pies en las pierneras (los pies o piernas no se sujetan) y llevar la cola lo más cerca del borde de la camilla. Esto permite que la colocación del especulo no sea tan molesta. El especulo es un dispositivo de plástico, descartable que se coloca en la vagina cerrado. Los talles varían del pequeño al grande y se utiliza el más adecuado para la paciente.
Una vez colocado se abre lo necesario para poder visualizar el cuello uterino, no es necesario abrirlo completamente. Con una espátula se toma la muestra del cuello uterino y con un cepillo (más chicos y suaves que los que se usan para limpiar bombillas) se toma una muestra del canal cervical. Estas dos muestras se manda a analizar luego de la consulta y el informe puede demorar unos días. Una vez que se toma el pap se coloca ácido acético (puede arder u ligeramente pero no debe dolor ni generar un malestar insoportable, tampoco quema la zona) que permite visualizar el cérvix con el colposcopio (es como un microscopio) y en el caso de que exista alguna lesión por inflamación, HPV u otras la podemos diagnosticar. Finalizada la colposcopia se cierra el especulo y se saca de la vagina para descartar.
En el caso de que la paciente no quiera que utilicen especulo, sufra mucho la colocación del mismo, padezca vaginismo o cualquier otro tipo de afección se puede realizar un pap al acecho. Se explica que con este procedimiento solo se pueden estudiar las células del cuello uterino y que si llega a dar alguna alteración en el resultado debería realizarse una colposcopia pero de ser normal entonces finalizan los estudios.
Métodos anticonceptivos: es muy importante que antes de decidir utilizar un método anticonceptivo conozcas todas las opciones que existen, métodos naturales y no naturales. Los métodos naturales son aquellos que te permiten conocer tus ciclos hormonales y autogestionar tu salud. Son eficaces en un 95% según el índice de Pearl (formula que se utiliza para medir eficacia del método)
Los métodos no naturales que ofrece el mercado son muy variados. Podes encontrar de barrera, hormonales, de cobre, etc. ¡De todos! Debes conocer:
- Cómo actúan en tu organismo (Mecanismo de acción)
- Los efectos que van a producirte en el cuerpo (efectos adversos, secundarios)
- Si son reversibles o no
- Si dependes de un profesional que lo coloque o extraiga (ej DIU)
Y POR ÚLTIMO
– JAMÁS DEBES TOLERAR MALOS TRATOS, CONSULTAS APRESURADAS E INFORMACIÓN INSUFICIENTE.
– EL PROFESIONAL NO DEBE REALIZAR NINGÚN PROCEDIMIENTO SIN TU CONSENTIMIENTO.
– PODES SOLICITAR SEGUNDAS OPINIONES SI NO ESTAS SEGURA O CONFORME.
– PODES ENTRAR ACOMPAÑADA A LA CONSULTA.
– NADIE MEJOR QUE VOS PARA SABER SOBRE TU CUERPO, POR ESO ES MUY IMPORTANTE QUE TE CONOZCAS.
– SOS LIBRE DE PREGUNTAR TODAS LAS DUDAS QUE TENGAS Y CUANTAS VECES LO NECESITES.
– EL MEJOR MÉTODO PARA VOS ES EL QUE TE DE MÁS SEGURIDAD Y CONFIANZA.
Examen mamario
Debe realizarse anualmente a partir de los 30 años
Inspección: consiste en examinar con la vista las mamas, para lo cual se necesita que la paciente no tenga ropa de la cintura para arriba. De esta manera se puede evaluar si son simétricas o si hay alguna alteración.
Palpación: consiste en examinar ambas axilas y mamas con las manos, si bien por cuestiones de higiene, es conveniente siempre usar guantes, con éstos se pierde un poco la sensibilidad en el examen mamario y hay médicos que prefieren realizarla sin ellos por este motivo.
Examen ginecológico:
Si la paciente concurre a un control anual sin tener ninguna enfermedad o condición previa a partir de los 21 años (en determinados casos se puede realizar antes) consiste en realizar pap y colposcopia (para ello se requiere tener acceso al cuello del utero colocando un elemento de plástico en la vagina, tomar una muestra y observar )
En determinadas ocasiones puede ser necesario realizar un tacto vaginal (por ejemplo si la paciente concurre por sangrado, dolor, etc), para esto se introducen dos dedos de una mano en la vagina y la otra se coloca sobre el abdomen (este procedimiento puede aportar mucha información)
Sin importar el médico o la especialidad, el paciente tiene derecho a decidir qué procedimientos se le realizan y cuáles no, y en caso de dar su consentimiento para alguno, siempre puede revocarlo sin tener que dar ningún tipo de información extra.
- RECOMENDACIONES INFECTOLOGÍA
Recomendaciones antes de la consulta:
– Probablemente por el contexto de la pandemia te vayan a hacer entrar a la consulta sola, pero podes pedir que te acompañen y te esperen afuera y que estén al tanto del celular si necesitas algo.
– Si es la primera vez que asistís con ese profesional puede que te hagan preguntas del tipo ¨filiatorio¨: datos de tu DNI, dirección, estado civil.
– No es correcto que el profesional te realice preguntas de índole personal: como por ejemplo: ¿cómo te llevas con tu pareja? O comentarios o consejos como por ejemplo: esa pareja no es para vos.
Recomendaciones durante la consulta:
– El interrogatorio que te haga el profesional, así como el examen físico en general será orientado al problema que lleve tu consulta. Es por esto que si consultás por alguna probable enfermedad de transmisión sexual, o por una alteración ginecológica al profesional puede interesarle tu género autopercibido, la cantidad de parejas sexuales que has tenido en el último tiempo, el tipo de cuidado que tenés en las relaciones sexuales, la fecha de tu última menstruación. Estos datos tienen la finalidad de detectar situaciones de vulnerabilidad que antes se llamaban comportamientos de riesgo. Es preferible hablar de vulnerabilidad que toma en cuenta el carácter social e interpersonal de los cuidados, que de comportamientos de riesgo que de alguna manera culpabiliza al paciente por su comportamiento por no adherir a cuidados.
-Muchas veces es necesario realizar un examen físico más profundo según la enfermedad y los datos que vayan surgiendo en la consulta, y puede que te revisen más áreas del cuerpo de las que vos suponías que iban a revisarte. Estás en tu derecho de preguntar y que te expliquen por qué es necesario hacerlo.
– Si percibís que el interrogatorio se vuelve una charla seductora, confía en tus instintos: NO es tu imaginación. Tu sensación de incomodidad es REAL y tenés el derecho de manifestarla.
– El contacto físico con el profesional cuando te revisa debe ser a modo exploratorio: está buscando en tu cuerpo durezas, ganglios, zonas de dolor. No te está realizando masajes. Si sentís que el contacto físico tiene una connotación sexual confiá en tu sensación y detené la consulta.
– Es tu derecho dar por terminada la consulta si sentís que el interrogatorio se propasó, o si el profesional realizó un comentario sobre tu físico, sobre tu vida
personal con el que no te sentiste cómoda. NO es tu imaginación. Tu sensación de incomodidad es REAL y tenés derecho de levantarte e irte.
– En el examen físico siempre se trata de exponer lo mínimo al paciente, y en general está orientado al motivo por el que vas a la consulta:
1) Si vas por lesiones en la piel: para revisar la piel puede que te pidan que te saques la ropa según el lugar donde se encuentre la lesión. La observación del profesional tiene que ser dirigida a la lesión. Si vas por un chequeo general de lesiones en piel, o si hay una lesión sospechosa puede que se te pida que te saques ropa para poder ver el resto de la piel con detenimiento, no te asustes.
2) Si vas por dolor de garganta: te van a observar la garganta con un bajalenguas, y puede que te revisen los ganglios del cuello. Este contacto debe tener la forma de palpación con la pulpa de los dedos: NO DEBE SER EN FORMA DE MASAJES.
3) Si vas por síntomas respiratorios: para auscultarte (escuchar la espalda con el estetoscopio) no hace falta que te saques la remera, simplemente te podes levantar la ropa desde atrás para adelante dejando sólo la piel de la espalda descubierta.
4) Si vas por palpitaciones, o problemas del corazón: para auscultarte los ruidos cardíacos (escuchar el corazón con el estetoscopio) va a hacer falta que te levantes la remera por delante, no hace falta que te saques el corpiño, puede que necesiten correrlo para ubicar el estetoscopio en ciertos puntos. La mirada del profesional NO debe estar fija en tus pechos, si no en el procedimiento.
5) Si te tenés que hacer un electrocardiograma: te conviene ir con un corpiño fácil de manipular (no con aros o demasiado armado) así los chupetes que se pegan al pecho no se salen y no es necesario sacartelo. Sin embargo casi siempre es imposible hacerlo con corpiño puesto ya que se despegan, y lo más probable es que te vayas a tener que quedar acostada sin corpiño. La mirada de los profesionales va a estar orientada a mantener los chupetes en su lugar, no te asustes. Si sentís que la mirada del profesional se desvía del procedimiento, estás en tu derecho de manifestarlo, levantarte e irte.
6) Si vas por dolor de panza: para revisarte el abdomen te van a pedir que te acuestes y te van a pedir que dejes descubierto desde las últimas costillas hasta la zona entre las caderas. Es probable que te pidan que te levantes la remera hasta la altura de las costillas (NO ES NECESARIO MOSTRAR LA ZONA DEL PECHO) y que te desabroches el pantalón (NO ES NECESARIO QUE TE SAQUES EL PANTALÓN).
7) Si vas por problemas de columna: Puede que te toquen y apreten la zona de los músculos que están pegados a la columna para buscar zonas de dolor (NO EN FORMA DE MASAJES), y que te pidan que te toques con las manos la punta de los pies y te observen desde atrás con el torso desnudo (no hace falta que te saques el corpiño) para ver la forma de la curvatura de la columna. NO ES CORRECTO QUE SE HAGAN COMENTARIOS O CHISTES AL RESPECTO. Si esto sucede podés dar por finalizada la consulta e irte.
8) Si vas por síntomas ginecológicos o por síntomas compatibles con una enfermedad de transmisión sexual: además de hacerte muchas preguntas sobre tus hábitos sexuales probablemente te tengan que revisar o las mamás o el área de la pelvis con los genitales. Para revisar las mamas: esto se hace con los pulpejos de los dedos para buscar cosas profundas en mamas y axilas, NO ES UN MASAJE. En cuanto al área pelviana, puede que necesite explorar observando si hay verrugas, secreciones, tocando ganglios en la ingle. Si te va a realizar un tacto se debe poner guantes, y avisarte que lo va a realizar. La idea es tocar si hay áreas de dolor o si hay durezas. Pueden pedirte que te saques todo el pantalón o una sola pierna, esto es indistinto y será según tu comodidad. Si el examen te resulta prolongado podes pedirle que se detenga.
9) Si vas a hacerte una radiografía y tenés corpiño deportivo sin ningún objeto metálico, no hace falta que te lo saques.
10) Si vas a hacer una consulta médica clínica (endocrinólogo, gastroenterólogo, neurólogo) el examen físico en general estará orientado a tu consulta. Si percibís que te proponen revisarte un área que no correspondería según tu lógica es tu derecho preguntar por qué necesita hacerlo, y es deber del profesional explicarte la importancia del hecho. Si no te convence, es tu derecho decir que NO.
Recomendaciones después de la consulta:
– Si te sentiste incómoda por algo que el profesional dijo o hizo durante la consulta, comentáselo a alguien de confianza. La gran mayoría teme comentarlo porque cree que es su imaginación. Casi todas hemos pasado por una situación así alguna vez. Es necesario ponerlo sobre la mesa.
– No vuelvas a ir con un profesional que no te hizo sentir cómoda. Cambiá y comentale al próximo profesional tus últimas experiencias y dejá en claro que no esperas que apruebe tu incomodidad, solamente transmitirlas para que quede claro que ese comentario/acto no puede volver a suceder.
Estas recomendaciones de ninguna manera intentan decir qué se puede y qué no se puede hacer en una consulta médica, lo que si intentamos es reforzar que si te sentís incómoda es tu derecho manifestarlo, solicitar explicaciones, y, si es necesario, levantarte e irte y pedir que te atienda otro profesional.
- RECOMENDACIONES EN LA CONSULTA PEDIÁTRICA
Recomendaciones antes de la consulta:
– En el contexto de pandemia es probable que en ciertas instituciones tenga que pasar SOLO un responsable mayor del niño o niña. Si esta acompañado por ambos padres uno puede esperar afuera y luego solicitar la información por parte del médico actuante.
– Les mayores de 13 años pueden elegir entrar solos al consultorio médico, pero siempre que lo necesiten estar comunicados con el acompañante mayor que asiste con él (por medio de celular)
– Es frecuente y lo más correcto que en la primer consulta se realice una anamnesis detallada del paciente y su entorno familiar conviviente, datos filiatorios, costumbres dietético higiénicas en el hogar, actividades diarias de rutina, escolaridad, y otro datos relacionados con el paciente y su medio y entorno a la inquietud que lo trajo a la consulta.
– Siempre se trata de escuchar al niñe (de acuerdo a su edad), es normal mirar sus conductas, movimientos, actos, reacciones mientras se realiza la anamnesis junto al adulto mayor acompañante. Es una mirada integral del niño o la niña. No es correcto que el médico fije su mirada en alguna parte del cuerpo específica.
– Se recomienda llevar a la consulta ropa cómoda, holgada de algodón, con la cual facilitará el examen físico y también sea una comodidad para el paciente de desvestirse y volver a vestirse
Recomendaciones durante la consulta:
– En la primer consulta como referimos anteriormente se hará una anamnesis detallada para poner en contexto el motivo de consulta y para comprender la contención del paciente. De este interrogatorio se pueden recabar datos sospechosos de abuso, riesgos al consumo de sustancias tóxicas, ambientes violentos.
– Luego se procede al examen físico completo (si es la primera consulta), o al examen físico específico al motivo de consulta (en caso de ser un paciente ya conocido). Antes de proceder al examen físico genital y zonas íntimas se aclara al paciente y a la persona mayor acompañante de confianza que NUNCA se realiza SOLO EL NIÑO CON EL MÉDICO. En el caso de ser un paciente que asiste solo (mayores de 13 años) se pide a un colega, enfermero o personal de salud que acompañe el proceso)
– En los casos que el paciente se resiste o le genere pudor realizar el examen de los genitales se puede diferir a la próxima consulta (salvo que no genere alguna condición de riesgo la espera o demora de la revisación).
EL EXAMEN FÍSICO SIEMPRE SE REALIZA LUEGO DE LA ANAMNESIS Y SE INICIA PROLIJAMENTE ORDENADO DE PIES A CABEZA O VICEVERSA. POR ÚLTIMO LOS GENITALES Y LAS ZONAS MÁS ÍNTIMAS. SIEMPRE CON CUIDADO Y NUNCA DEJAR AL PACIENTE TOTALMENTE DESNUDO.
– En el examen físico se sigue un orden, se realiza por partes y nunca se deja al paciente totalmente desnudo y vulnerable frente a esa situación (ya de por sí asistir a una consulta médica genera un estrés, es labor nuestra como profesionales brindarles seguridad y cuidar la identidad y privacidad del paciente).
– Para la auscultación del tórax se puede realizar con la remera sin necesidad de retirarla, o incluso si dificulta la escucha se puede levantar simplemente. Al igual que el corpiño en el caso de las mujeres. A lo sumo si difiere en el examen se le solicita a la paciente que se lo corra o se lo baje, sin necesidad de retirárselo. En el examen genital se baja la ropa interior con le paciente acostado en la camilla sin necesidad de quitárselo totalmente y una vez que se revisa se vuelve a subir.
– Siempre se le explica al paciente (de acuerdo a su edad) y al mayor acompañante el porqué de cada examen y también abrir la posibilidad de que ellos consulten sus inquietudes. El profesional debe mantener una relación empática.
El profesional debe brindar contención, tener una conducta empática y abierta a inquietudes del paciente y del mayor acompañante (no debe incomodar al paciente o que el paciente se sienta invadido en su vida privada). No es correcto que el profesional considere o imponga lo que está bien y lo que está mal en cuanto a la educación y cuidado del hijo. Si puede aconsejar y en el caso de que le niñe se encuentre en un entorno de riesgo lo manejara de una manera prolija y correcta sin poner en tela de juicio a nadie.
– En el examen físico además de la auscultación también está la palpación. Es frecuente la revisación y palpación de ganglios a nivel del cuello, ganglios mamarios y en axilas y a nivel inguinal, para detectar durezas o nódulos o alguna hernia.
– En los niños se examina el glande para descartar fimosis y en las mujeres la vagina para descartar fusión de labios). El profesional siempre tiene que revisar con guantes descartables
– En edades pre púberes (entre 9 y 13 años) se valoran en las niñas los pechos para observar el botón mamario y también se palpan para detectar algún nódulo (más si presentan antecedentes familiares de cáncer de mamas)
La técnica de palpación se realiza con los pulpejos de los dedos; CONSISTE EN un examen corto y concreto. Si el paciente o el mayor que lo acompaña siente que se trata de UN MASAJE CON TODO LA MANO, PROFUNDO Y PROLONGADO que incomoda puede solicitar retirarse o no seguir con el examen físico.
– Para el examen de la columna vertebral (más frecuente en la adolescencia) se puede solicitar al paciente retirarse la remera (no es necesario el corpiño) para realizar la maniobra de ADAM, que valora la curvatura de la columna y permite descartar posibles alteraciones (lordosis- escoliosis)
– En el contexto de pandemia se hizo muy frecuente manejar las interconsultas con colegas profesionales por whatsapp y/o fotos frente a determinadas lesiones quirúrgicas (interconsulta con cirujano), fracturas (interconsulta con traumatología), lesiones sospechosas en piel o mucosas (interconsulta con dermatología), etc.
LAS IMÁGENES SE REALIZAN DE LA ZONA PARTICULAR COMPROMETIDA SIEMPRE CON EL CONSENTIMIENTO INFORMADO DEL PACIENTE Y/O MAYOR RESPONSABLE. CUANDO SE TRATA DE HERIDAS O COMPROMISOS FACIALES SE PROTEGE LA MAYOR IDENTIDAD DEL PACIENTE. Estas intervenciones se realizan siempre y cuando beneficie y ayude al paciente y en casos donde la espera no puede prolongarse.
Recomendaciones después de la consulta:
– Si sintió demasiada confianza del profesional o mucho acercamiento físico y un interrogatorio muy exhaustivo, profundo e innecesario en la consulta será aconsejado no volver a asistir al mismo profesional para no sentir esa sensación nuevamente y poner en una situación de vulnerabilidad a su hije. Se podría buscar referencias del profesional, muchas veces no es una única sensación sino son de muchas personas.
No es lo aconsejado y correcto de un profesional médico pediatra:
– Realizar primero el examen físico y luego la anamnesis, dejándolo al paciente desnudo totalmente en la camilla mientras interroga sobre el motivo de consulta.
– Realizar como prioridad dentro del examen físico la inspección de genitales y zonas intimas sin el permiso del paciente y/o el mayor responsable. Sin guantes descartables.
NO ES NECESARIO REALIZARLO SI NO SE REQUIERE O SI EL PACIENTE Y/O MAYOR RESPONSABLE SE RESISTEN A HACERLO. PUEDE DIFERIRSE A OTRA CONSULTA.
– Realizar una palpación prolongada, de extensa magnitud e involucrando toda la mano para dicha evaluación.
– Realizar una mirada muy específica y fija DE CIERTAS ZONAS y un acercamiento muy estrecho con el paciente en la auscultación, inspección o palpación del mismo
- RECOMENDACIONES EN SESIONES DE OSTEOPATÍA
Sesiones de Osteopatía: Circunstancias particulares que requieren especial cuidado, importante a tener en cuenta.
Asistir con corpiño de los que se abrochan por detrás, el corpiño deportivo imposibilita el trabajo en la espalda, motivo por el cual, pueden pedir que se lo saquen.
Existen maniobras intravaginales e intranales, cuando se realiza un tratamiento ginecológico o existen traumatismos en coxis: Muchas veces se pueden prescindir de esas maniobras, de hecho he ayudado a ambos sexos, sin tener que utilizarlas. Consultar si es de extrema necesidad realizarlas.
Utilizar pantalón corto no es fundamental si así no lo desean, recibo pacientes que vienen con calzas largas y se puede trabajar de igual manera.
La persona decide si se quitara la ropa o no. Y se puede trabajar de igual manera para llegar a los objetivos pactados.
La anamnesis solo tendrá preguntas con respecto a la menarca, menopausia, traumatismos o accidentes, enfermedades preexistentes, cirugías, medicación, actividad física, Utilización de placa de bruxismo, plantillas, lentes, higiene de trabajo y al momento de dormir. Cualquier pregunta de índole personal que resulte incómodo, indagar porque motivo necesita esa información, y si no existe explicación podes decir retirarte.
Solicitar poner toallas en zona pélvica y/o torácica es una buena manera de marcar hasta donde te dejas tocar. Solemos darnos cuentas de las incomodidades de nuestros consultantes y se respetan, así como la regla del no dolor en cada maniobra, hay miles de maneras de llegar a un resultado, con diferentes herramientas y técnicas, que se respete el umbral de dolor de cada persona (que es diferente) es una regla fundamental.
Podes pedir que alguien te acompañe si notas algo raro, y que presencie la sesión.
Solicitá un informe escrito si así consideras necesario de todo lo realizado en la sesión y ante todo pacta de antemano las reglas del tratamiento. Siempre se respeta al consultante.
No necesitamos escribir a cualquier horario a nuestros pacientes, ya que son sesiones de pacientes ambulatorios y pocas urgencias.
- RECOMENDACIONES PARA PRÁCTICAS KINÉSICAS
AL MOMENTO DE SACAR UN TURNO
Si preferimos ser atendidas por una mujer es necesario preguntar al momento de solicitar el turno, si el espacio ofrece esa opción
Si no nos es informado, preguntar que tipo de indumentaria es necesaria para llevar adelante los procedimientos. Si no saben o no nos informan, concurrir con ropa cómoda (calza, short, corpiño deportivo), de ninguna manera será obligatorio trabajar en ropa interior.
Si no nos es informado, preguntar qué tipo de estudios es necesario acercar al momento del turno con los fines de aportar la mayor información posible para que el tratamiento
Si es deseado, preguntar si es posible acudir a las sesiones acompañado/a
AL MOMENTO DE LA PRIMERA SESIÓN
Si no nos es informado, preguntar en qué consiste el tratamiento y la sesión, solicitando explicación del procedimiento, si se utilizarán agentes físicos y cuales serán.
Ser lo más preciso/a posible al momento de la anamnesis. La misma busca explorar información sobre el motivo de consulta únicamente, preguntas de índole personal e íntimo no son representativas ni debieran ser contestadas
La evaluación física puede incluir la observación, la palpación, movilizaciones, como también solicitar movimientos activos que busquen aportar más información.
Es importante informar al profesional todo aquello que no se desee que se lleve a cabo en la sesión o el tratamiento
Se te debe solicitar permiso para sacar fotografías y para publicarlas
FKT
El tratamiento más convencional de Kinesiología es la FKT (fisiokinesioterapia), la cual aborda patologías del sistema osteomioarticular (huesos, músculos y articulaciones) y consta de aplicar diferentes técnicas manuales, agentes físicos y prescripción de ejercicios con fines terapéuticos
– La FKT puede incluir aplicar técnicas manuales cuya eficacia radica en el contacto con la piel del/la paciente.
TERAPIA MANUAL (TM)
La TM es muy amplia pero, a grandes rasgos puede incluir:
– Masoterapia (¨masajes¨)
– Tracciones
– Manipulaciones articulares
– Estiramientos
– Presiones en Puntos Dolorosos
En cuanto a la vestimenta, no es necesario estar en ropa interior. Se puede usar un top y un short. En el caso del top, tener en cuenta que no cubra la zona a tratar o manipular, como la columna torácica, puesto que dificulta el abordaje manual al área
Si el área a tratar es próxima a los genitales es recomendable ponerse un short que pueda ¨engancharse¨ en la ropa interior
Si acaso el espacio no lo provee, es posible llevar una toalla para cubrir las zonas que queramos, siempre y cuando no entorpezcan o imposibiliten el procedimiento
MAGNETOTERAPIA
El equipo de MGT puede aplicarse a través de placas planas o tubos cilíndricos
No emite ningún sonido ni vibración
Se puede aplicar encima de la ropa (y funciona igual)
Se debe aplicar en la zona de dolor o lesión
ELECTROTERAPIA
La electroterapia es el conjunto de técnicas que utiliza el fisioterapeuta con fines terapéuticos, mediante la aplicación de electricidad. Debe hacerse en contacto directo con la piel y una vez que el equipo fue conectado es posible cubrir el cuerpo con un toallón o con la misma vestimenta del paciente. Es posible llevar una toalla si el lugar no ofrece
ULTRASONIDO
El US se aplica a través de un cabezal sobre la superficie de la piel, con un medio de transmisión, que habitualmente es un gel. Se aplica sólo sobre el lugar de dolor
MANIOBRAS INTRACAVITARIAS (por dentro de las cavidades)
Algunos tratamientos (y especialidades) pueden incluir maniobras que requieran el trabajo dentro de las cavidades, como boca, vagina y ano. Todas serán bajo autorización del paciente. (ver apartado OSTEOPATÍA)
RPG
Las RPG es una terapia manual llevada adelante por Kinesiólogos especializados en el Método que trabaja sobre las alteraciones posturales y sus consecuencias sintomáticas
ES PROPIO DE UNA SESIÓN DE RPG
Hacer una evaluación que incluye:
– Anamnesis
– Observación estática del paciente de pié y sentado
– Análisis de algunos movimientos como la elevación de brazos o la flexión del tronco al frente
– Palpación de diferentes zonas, que pueden o no estar vinculadas al área de molestia o dolor
– Movilización pasivamente diferentes partes del cuerpo, vinculadas o no al área de molestia o dolor
– Observación de estudios complementarios
– Toma de fotografías
VESTIMENTA
Al ser un método global, será necesario acudir con ropa que permita el acceso a todo el cuerpo, puede ser un top o, mejor aún, corpiño que deje libre la columna torácica, y calzas o shorts. No necesariamente se trata únicamente la zona de molestias o dolores, es posible que el terapeuta requiera el acceso a diferentes partes del cuerpo a lo largo de la sesión o tratamiento. Si existe algún límite con respecto a la vestimenta, se le debe comunicar al terapeuta y éste/a debe aceptarlo
TRATAMIENTO
En la RPG hay algunas maniobras que pueden resultar llamativas, pero que el terapeuta debe explicar anticipadamente para llevar adelante la sesión con normalidad y sin sopresas
– Flexibilización del Tórax: Puede incluir manipulaciones a nivel del abdomen (cercano a las costillas), presión sobre diferentes áreas del tórax (esternón, costillas), siempre respetando los límites de las mamas (en el caso de las mujeres)
– Bombeo del Sacro: Es una maniobra donde se le solicita al paciente, que se encuentra ubicado en decúbito dorsal (boca arriba), que eleve la pelvis en el aire para que el terapeuta coloque su mano entre la camilla y el sacro, luego que descargue el peso y de esa manera el terapeuta genera una tracción axial, hasta retirar la mano suavemente
– El tratamiento se desarrolla alrededor de 6 posturas de tratamientos
#HermanaSoltaLaPanza.
Pegatina – Intervención de espacios públicos, privados o lo que quieran.
Desde @mujeresquenofuerontapa les compartimos este archivo con una selección de imágenes con cuerpas y testimonios para que nuestro operativo #HermanaSoltaLaPanza salga de las redes e inunde las calles, las paredes, las plazas, los patios, las playas, todo lo que ustedes quieran hackear.
Las invitamos a pegatinear estas imágenes en los lugares en los que sientan que van a ser visibles y vistas por las personas que necesitan soltar el ideal de cuerpo hegemónico como mandato, que necesitan soltar la gordofobia internalizada para ser más libres.
Importante.
Les pedimos por favor que una vez que los hayan pegado, saquen fotos e la pegatina , las suban a sus redes arrobándonos o nos las manden para poder subirlas a nuestras redes e inspirar a otras compañeras a hacerlo.
Pueden imprimir todo el archivo o parte de él.
Apoyanos
Les recordamos que nuestro proyecto no recibe aportes económicos de empresas ni corporaciones y que se sostiene gracias a los aportes individuales de quienes consideran valioso lo que hacemos, así que si te sirve te pedimos que nos apoyes con alguna de las opciones de este link. Gracias.